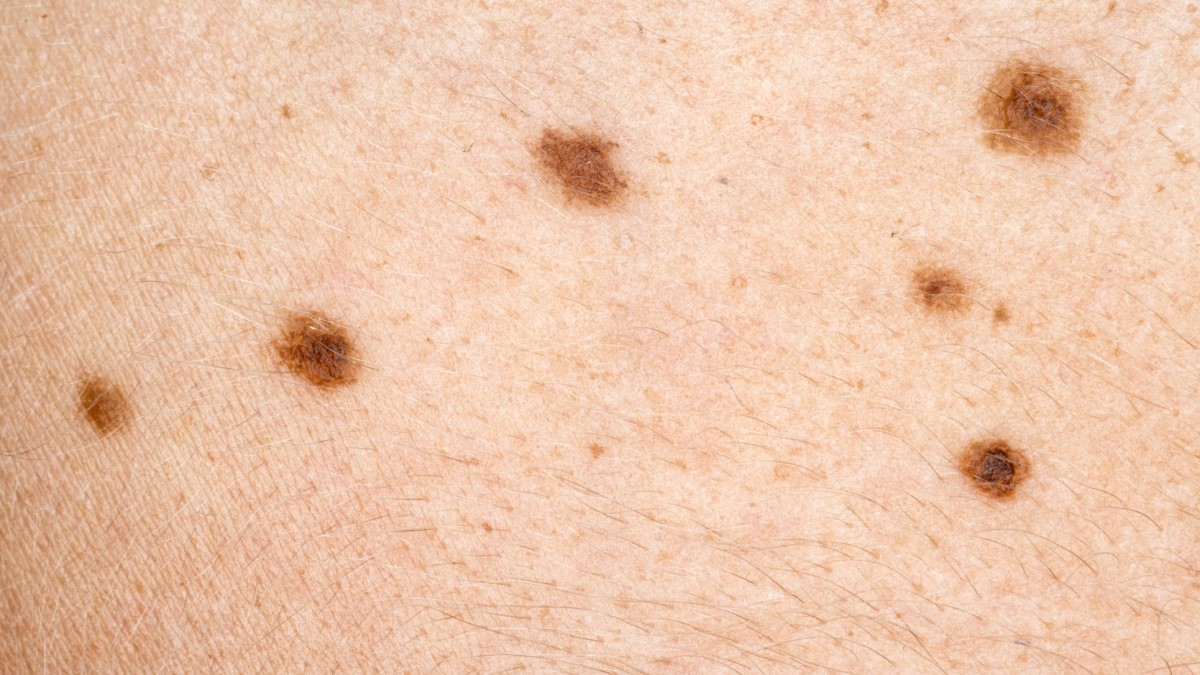
И покрај децении истражувања и бројни клинички испитувања, досега само еден вирус дизајниран да убива рак е одобрен од регулаторите во САД и Европа. Но втор би можел да добие зелено светло до крајот на месецот, откако покажал добри резултати во третманот на меланом – особено опасен тип на рак на кожа.
Генетски модифициран херпес вирус, наречен RP1, беше инјектиран директно во туморите на 140 пациенти со напреднат меланом, кај кои стандардните третмани не дале резултат. Пациентите истовремено примале и ниволумаб, лек што го зајакнува имунолошкиот одговор против тумори.
Кај 30% од третирани пациенти, туморите се намалиле – вклучително и кај оние што не биле директно инјектирани. А кај половина од нив, туморите целосно исчезнале.
„Половина од реагирачите имаа комплетен одговор – целосно исчезнување на сите тумори,“ вели Гино Ким Ин од Универзитетот на Јужна Калифорнија. „Многу сме возбудени поради резултатите.“ Другите опции за лекување во оваа фаза се помалку ефикасни и имаат посериозни несакани ефекти, додава тој.
Во тек е ново, понапредно клиничко испитување со 400 пациенти, но RP1 би можел да добие одобрување од американската FDA уште пред тоа да заврши, вели Ин за New Scientist.
„FDA треба да ни даде одлука до крајот на месецот.“
Вируси како оружје против рак
Познато е веќе повеќе од 100 години дека некои вирусни инфекции понекогаш можат да помогнат во третман на рак. Но, инфектирањето со „диви“ вируси е ризично. Во 1990-тите, научниците почнаа да ги генетски модифицираат вирусите за да бидат селективни – да ги напаѓаат само канцерогените клетки и да не ги оштетуваат здравите.
Овие вируси дејствуваат на два начина ги инфицираат и разнесуваат канцерогените клетки и го активираат имунитетот, кој потоа ги напаѓа сите канцерогени клетки низ телото.
На пример, вирусот T-VEC (или Imlygic), исто така базиран на херпес симплекс вирус, беше модифициран така што инфицираните туморски клетки почнуваат да ослободуваат имунолошки активатор (GM-CSF). Во 2015 година, T-VEC доби одобрение во САД и Европа за третирање на неоперабилен меланом.
Но, T-VEC не се користи широко, вели Ин, затоа што беше одобрен само за инјектирање во тумори на површината на кожата. Кај повеќето пациенти со напреднат меланом, туморите се подлабоки.
Што прави RP1 поинаков?
Со RP1, одлуката беше да се испроба и инјектирање во подлабоки тумори. Тој е исто така херпес симплекс вирус, но подобрен со неколку гени: Ги спојува туморските клетки со соседните, со што му помага на вирусот да се прошири низ целиот тумор и го засилува имунолошкиот одговор.
Иако нема директна споредба меѓу T-VEC и RP1, Ин вели дека RP1 почесто доведува до намалување на сите тумори, не само на оние во кои е инјектиран.
„Тоа укажува на посилен системски ефект.“
Ако биде одобрен, RP1 се очекува да се користи многу повеќе од T-VEC. Тоа би било и огромен поттик за целата идеја за користење на вируси како терапија против рак.